Tratamento da Cardiopatia: Coumadin 1mg, 2mg, 5mg Warfarin Uso, efeitos colaterais e dosagem. Preço na farmácia online. Medicamentos genericos sem receita.
O que é Coumadin e como é usado?
Coumadin é um medicamento de prescrição usado para tratar coágulos sanguíneos e para diminuir a chance de formação de coágulos sanguíneos em seu corpo. Os coágulos sanguíneos podem causar derrame, ataque cardíaco ou outras condições graves se se formarem nas pernas ou nos pulmões.
Quais são os efeitos colaterais do Coumadin?
Coumadin pode causar efeitos colaterais graves, incluindo:
- Morte do tecido da pele (é necros da pele ou gangrena). Isso pode acontecer logo após iniciar o Coumadin. Isso acontece porque os coágulos sanguíneos se formam e bloqueiam o fluxo sanguíneo para uma área do seu corpo. Ligue para o seu médico imediatamente se tiver dor, cor ou mudança de temperatura em qualquer área do seu corpo. Você pode precisar de cuidados médicos imediatamente para evitar a morte ou perda (amputação) da parte do corpo afetada.
- Problemas renais. A lesão renal pode ocorrer em pessoas que tomam Coumadin. Informe o seu médico imediatamente se desenvolver sangue na sua urina. O seu médico pode fazer testes com mais frequência durante o tratamento com Coumadin para verificar se há sangramento se você já tiver problemas renais.
- “Síndrome dos dedos roxos”. Ligue para o seu médico imediatamente se sentir dor nos dedos dos pés e eles parecerem roxos ou escuros.
Estes não são todos os efeitos colaterais do Coumadin. Para mais informações, pergunte ao seu médico ou farmacêutico. Ligue para o seu médico para aconselhamento médico sobre os efeitos colaterais. Você pode relatar efeitos colaterais ao FDA em 1-800-FDA-1088.
AVISO
RISCO DE SANGRAMENTO
- COUMADIN pode causar sangramento maior ou fatal [ver AVISOS E PRECAUÇÕES ].
- Realizar monitoramento regular do INR em todos os pacientes tratados [ver DOSAGEM E ADMINISTRAÇÃO ].
- Medicamentos, mudanças na dieta e outros fatores afetam os níveis de INR alcançados com a terapia com COUMADIN 5mg [ver INTERAÇÕES MEDICAMENTOSAS ].
- Instruir os pacientes sobre medidas de prevenção para minimizar o risco de sangramento e relatar sinais e sintomas de sangramento [ver INFORMAÇÃO DO PACIENTE ].
DESCRIÇÃO
Os comprimidos de COUMADIN (varfarina sódica) e COUMADIN (varfarina sódica) para injeção contêm varfarina sódica, um anticoagulante que atua inibindo os fatores de coagulação dependentes da vitamina K⌈. O nome químico da varfarina sódica é sal sódico de 3-(α-acetonilbenzil)-4-hidroxicumarina, que é uma mistura racêmica dos enantiômeros R e S. A varfarina sódica cristalina é um clatrato de isopropanol. Sua fórmula empírica é C19H15NaO4 e sua fórmula estrutural é representada por:
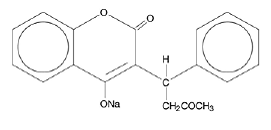
A varfarina sódica cristalina ocorre como um pó cristalino branco, inodoro e descolorido pela luz. É muito solúvel em água, livremente solúvel em álcool e muito pouco solúvel em clorofórmio e éter.
Os comprimidos de COUMADIN para uso oral também contêm:
COUMADIN 1mg para injeção para uso intravenoso é fornecido como um pó estéril liofilizado que, após reconstituição com 2,7 mL de água estéril para injeção, contém:
INDICAÇÕES
COUMADIN® é indicado para:
- Profilaxia e tratamento da trombose venosa e sua extensão, embolia pulmonar (EP).
- Profilaxia e tratamento de complicações tromboembólicas associadas à fibrilação atrial (FA) e/ou substituição da válvula cardíaca.
- Redução do risco de morte, infarto do miocárdio (IM) recorrente e eventos tromboembólicos, como acidente vascular cerebral ou embolização sistêmica após infarto do miocárdio.
Limitações de uso
COUMADIN 2mg não tem efeito direto sobre um trombo estabelecido, nem reverte o dano tecidual isquêmico. Uma vez que um trombo tenha ocorrido, no entanto, os objetivos do tratamento anticoagulante são prevenir a extensão adicional do coágulo formado e prevenir complicações tromboembólicas secundárias que podem resultar em sequelas graves e possivelmente fatais.
DOSAGEM E ADMINISTRAÇÃO
Dosagem Individualizada
dosagem e administração de COUMADIN 2mg devem ser individualizadas para cada paciente de acordo com a resposta do INR do paciente ao medicamento. Ajuste a dose com base no INR do paciente e na condição a ser tratada. Consulte as últimas diretrizes de prática clínica baseadas em evidências sobre a duração e a intensidade da anticoagulação para as condições indicadas.
Intervalos e durações de INR alvo recomendados para indicações individuais
Um INR superior a 4,0 parece não fornecer benefício terapêutico adicional na maioria dos pacientes e está associado a um risco maior de sangramento.
Tromboembolismo venoso (incluindo trombose venosa profunda [TVP] e EP)
Ajuste a dose de varfarina para manter um INR alvo de 2,5 (intervalo de INR, 2,0-3,0) para todas as durações do tratamento.
A duração do tratamento é baseada na indicação da seguinte forma:
- Para pacientes com TVP ou EP secundária a um fator de risco transitório (reversível), o tratamento com varfarina por 3 meses é recomendado.
- Para pacientes com TVP não provocada ou EP, o tratamento com varfarina é recomendado por pelo menos 3 meses. Após 3 meses de terapia, avalie a relação risco-benefício do tratamento de longo prazo para o paciente individual.
- Para pacientes com dois episódios de TVP não provocada ou EP, o tratamento a longo prazo com varfarina é recomendado. Para um paciente recebendo tratamento anticoagulante de longo prazo, reavaliar periodicamente a relação risco-benefício de continuar tal tratamento no paciente individual.
Fibrilação atrial
Em pacientes com FA não valvar, anticoagular com varfarina para atingir INR de 2,5 (intervalo, 2,0-3,0).
- Em pacientes com FA não valvar persistente ou paroxística e com alto risco de acidente vascular cerebral (ou seja, com qualquer uma das seguintes características: acidente vascular cerebral isquêmico prévio, ataque isquêmico transitório ou embolia sistêmica, ou 2 dos seguintes fatores de risco: idade maior superior a 75 anos, função sistólica ventricular esquerda moderada ou grave e/ou insuficiência cardíaca, história de hipertensão ou diabetes mellitus), recomenda-se anticoagulação de longo prazo com varfarina.
- Em pacientes com FA não valvar persistente ou paroxística e com risco intermediário de acidente vascular cerebral isquêmico (ou seja, com 1 dos seguintes fatores de risco: idade superior a 75 anos, função sistólica ventricular esquerda moderada ou grave e/ou insuficiência cardíaca , história de hipertensão ou diabetes mellitus), a anticoagulação de longo prazo com varfarina é recomendada.
- Para pacientes com FA e estenose mitral, a anticoagulação de longo prazo com varfarina é recomendada.
- Para pacientes com FA e valvas cardíacas protéticas, recomenda-se anticoagulação a longo prazo com varfarina; o INR alvo pode ser aumentado e aspirina adicionada dependendo do tipo e posição da válvula e dos fatores do paciente.
Válvulas cardíacas mecânicas e bioprotéticas
- Para pacientes com válvula mecânica de duplo folheto ou válvula de disco basculante Medtronic Hall (Minneapolis, MN) na posição aórtica que estão em ritmo sinusal e sem aumento do átrio esquerdo, terapia com varfarina para um INR alvo de 2,5 (variação, 2,0-3,0) é recomendado.
- Para pacientes com válvulas de disco basculantes e válvulas mecânicas de duplo folheto na posição mitral, recomenda-se a terapia com varfarina para um INR alvo de 3,0 (intervalo, 2,5-3,5).
- Para pacientes com válvulas de esfera ou de disco em gaiola, recomenda-se a terapia com varfarina para um INR alvo de 3,0 (intervalo, 2,5-3,5).
- Para pacientes com uma válvula bioprotética na posição mitral, recomenda-se a terapia com varfarina para um INR alvo de 2,5 (variação, 2,0-3,0) nos primeiros 3 meses após a inserção da válvula. Se estiverem presentes fatores de risco adicionais para tromboembolismo (FA, tromboembolismo prévio, disfunção ventricular esquerda), é recomendado um INR alvo de 2,5 (intervalo, 2,0-3,0).
Pós-infarto do miocárdio
- Para pacientes de alto risco com IAM (p. varfarina de intensidade moderada (INR, 2,0-3,0) mais aspirina em baixa dose (≤100 mg/dia) por pelo menos 3 meses após o IAM é recomendado.
Embolia sistêmica recorrente e outras indicações
terapia de anticoagulação oral com varfarina não foi totalmente avaliada por ensaios clínicos em pacientes com doença valvar associada à FA, pacientes com estenose mitral e pacientes com embolia sistêmica recorrente de etiologia desconhecida. No entanto, um regime de dose moderada (INR 2,0-3,0) pode ser usado para esses pacientes.
Dosagem Inicial e de Manutenção
A dosagem inicial apropriada de COUMADIN 2mg varia amplamente para diferentes pacientes. Nem todos os fatores responsáveis pela variabilidade da dose de varfarina são conhecidos e a dose inicial é influenciada por:
- Fatores clínicos incluindo idade, raça, peso corporal, sexo, medicamentos concomitantes e comorbidades
- Fatores genéticos (genótipos CYP2C9 e VKORC1) [ver FARMACOLOGIA CLÍNICA ].
Selecione a dose inicial com base na dose de manutenção esperada, levando em consideração os fatores acima. Modifique esta dose com base na consideração de fatores clínicos específicos do paciente. Considerar doses iniciais e de manutenção mais baixas para pacientes idosos e/ou debilitados e em pacientes asiáticos [ver Uso em populações específicas e FARMACOLOGIA CLÍNICA ]. O uso rotineiro de doses de carga não é recomendado, pois esta prática pode aumentar complicações hemorrágicas e outras e não oferece proteção mais rápida contra a formação de coágulos.
Individualizar a duração da terapia para cada paciente. Em geral, a terapia anticoagulante deve ser continuada até que o perigo de trombose e embolia passe. Intervalos e durações de INR alvo recomendados para indicações individuais ].
Recomendações de dosagem sem consideração do genótipo
Se os genótipos CYP2C9 e VKORC1 do paciente não forem conhecidos, a dose inicial de COUMADIN 1mg é geralmente de 2 a 5 mg uma vez ao dia. Determine as necessidades de dosagem de cada paciente monitorando de perto a resposta do INR e considerando a indicação que está sendo tratada. As doses de manutenção típicas são de 2 a 10 mg uma vez ao dia.
Recomendações de dosagem com consideração do genótipo
A Tabela 1 mostra três intervalos de doses de COUMADIN de manutenção esperadas observadas em subgrupos de pacientes com diferentes combinações de variantes dos genes CYP2C9 e VKORC1 [ver FARMACOLOGIA CLÍNICA ]. Se o genótipo CYP2C9 e/ou VKORC1 do paciente for conhecido, considere esses intervalos na escolha da dose inicial. Pacientes com CYP2C9 *1/*3, *2/*2, *2/*3 e *3/*3 podem necessitar de um tempo mais prolongado (>2 a 4 semanas) para atingir o efeito INR máximo para um determinado regime de dosagem do que pacientes sem essas variantes CYP.
Monitoramento para alcançar a anticoagulação ideal
COUMADIN tem uma faixa terapêutica estreita (índice), e sua ação pode ser afetada por fatores como outras drogas e vitamina K dietética. Portanto, a anticoagulação deve ser cuidadosamente monitorada durante a terapia com COUMADIN. Determinar o INR diariamente após a administração da dose inicial até que os resultados do INR se estabilizem na faixa terapêutica. Após a estabilização, mantenha a dosagem dentro da faixa terapêutica realizando INRs periódicos. A frequência de realização do INR deve ser baseada na situação clínica, mas os intervalos geralmente aceitáveis para as determinações do INR são de 1 a 4 semanas. Realize testes adicionais de INR quando outros produtos de varfarina forem trocados por COUMADIN, bem como sempre que outros medicamentos forem iniciados, descontinuados ou tomados irregularmente. A heparina, um medicamento concomitante comum, aumenta o INR [ver Conversão de outros anticoagulantes e INTERAÇÕES MEDICAMENTOSAS ].
As determinações dos tempos de coagulação e sangramento do sangue total não são medidas eficazes para o monitoramento da terapia com COUMADIN 5mg.
Insuficiência renal
Nenhum ajuste de dose é necessário para pacientes com insuficiência renal. Monitorar o INR com mais frequência em pacientes com função renal comprometida para manter o INR dentro da faixa terapêutica [ver AVISOS E PRECAUÇÕES e Uso em populações específicas ].
Dose Perdida
O efeito anticoagulante de COUMADIN persiste além de 24 horas. Se um paciente perder uma dose de COUMADIN no horário pretendido, o paciente deve tomar a dose o mais rápido possível no mesmo dia. O paciente não deve dobrar a dose no dia seguinte para compensar uma dose esquecida.
Via intravenosa de administração
A dose intravenosa de COUMADIN 1mg é a mesma que a dose oral. Após a reconstituição, administrar COUMADIN para injeção em bolus lento em uma veia periférica durante 1 a 2 minutos.
COUMADIN 2mg para injeção não é recomendado para administração intramuscular.
Reconstitua o frasco com 2,7 mL de água estéril para injeção. O rendimento resultante é de 2,5 mL de uma solução de 2 mg por mL (5 mg no total). Os medicamentos parenterais devem ser inspecionados visualmente quanto a partículas e descoloração antes da administração, sempre que a solução e o recipiente permitirem. Não use se houver material particulado ou descoloração.
Após reconstituição, COUMADIN injetável é estável por 4 horas à temperatura ambiente. Não contém nenhum conservante antimicrobiano e, portanto, deve-se tomar cuidado para garantir a esterilidade da solução preparada. O frasco é para uso único, descarte qualquer solução não utilizada.
Tratamento durante a odontologia e cirurgia
Alguns procedimentos odontológicos ou cirúrgicos podem exigir a interrupção ou alteração da dose da terapia com COUMADIN. Considere os benefícios e riscos ao descontinuar COUMADIN 2mg mesmo por um curto período de tempo. Determine o INR imediatamente antes de qualquer procedimento odontológico ou cirúrgico. Em pacientes submetidos a procedimentos minimamente invasivos que devem ser anticoagulados antes, durante ou imediatamente após esses procedimentos, o ajuste da dose de COUMADIN para manter o INR no limite inferior da faixa terapêutica pode permitir com segurança a anticoagulação contínua.
Conversão de outros anticoagulantes
Heparina
Uma vez que o efeito anticoagulante total de COUMADIN 2mg não é alcançado por vários dias, a heparina é preferida para anticoagulação rápida inicial. Durante a terapia inicial com COUMADIN, a interferência na anticoagulação com heparina é de significância clínica mínima. A conversão para COUMADIN pode começar concomitantemente com a terapia com heparina ou pode ser retardada por 3 a 6 dias. Para garantir a anticoagulação terapêutica, continue a terapia com dose total de heparina e sobreponha a terapia COUMADIN com heparina por 4 a 5 dias e até que COUMADIN 2mg tenha produzido a resposta terapêutica desejada conforme determinado pelo INR, momento em que a heparina pode ser descontinuada.
Como a heparina pode afetar o INR, os pacientes que recebem heparina e COUMADIN 1mg devem ter monitoramento do INR pelo menos:
- 5 horas após a última dose intravenosa em bolus de heparina, ou
- 4 horas após a interrupção de uma infusão intravenosa contínua de heparina, ou
- 24 horas após a última injeção de heparina subcutânea.
COUMADIN 1mg pode aumentar o tempo de tromboplastina parcial ativada (aPTT), mesmo na ausência de heparina. Uma elevação grave (> 50 segundos) no TTPa com um INR na faixa desejada foi identificada como uma indicação de risco aumentado de hemorragia pós-operatória.
Outros anticoagulantes
Consulte a bula de outros anticoagulantes para obter instruções sobre a conversão para COUMADIN.
COMO FORNECIDO
Formas de dosagem e pontos fortes
Comprimidos
Comprimidos de pontuação única COUMADIN
Para injeção
Para injeção: 5 mg, pó liofilizado em frasco de dose única.
Armazenamento e manuseio
Comprimidos
As pastilhas COUMADIN são de marcação única com uma face impressa numericamente com 1, 2, 2-1/2, 3, 4, 5, 6, 7-1/2 ou 10 sobrepostos e inscritos com “COUMADIN” e com a face oposta avião. COUMADIN está disponível em frascos e embalagens blister de dose unitária hospitalar com potências e cores como segue:
Proteja da luz e da umidade. Armazenar em temperatura ambiente controlada (59°-86°F, 15°-30°C). Dispense em um recipiente apertado e resistente à luz, conforme definido na USP.
Armazene as embalagens blister de dose unitária hospitalar na embalagem até que o conteúdo tenha sido usado.
Injeção
COUMADIN frascos para injetáveis rendem 5 mg de varfarina após reconstituição com 2,7 mL de água estéril para injeção (o rendimento máximo é de 2,5 mL de uma solução de 2 mg/mL). O conteúdo líquido do frasco é de 5,4 mg de pó liofilizado.
Frasco de 5 mg (caixa de 6) - NDC 0590-0324-35
Proteja da luz. Mantenha o frasco na caixa até ser usado. Armazenar em temperatura ambiente controlada (59°-86°F, 15°-30°C).
Após a reconstituição, armazene em temperatura ambiente controlada (59°-86°F, 15°-30°C) e use dentro de 4 horas.
Não refrigerar. Descarte qualquer solução não utilizada.
Manuseio Especial
Devem ser considerados os procedimentos para o manuseio e descarte adequados de medicamentos potencialmente perigosos.
Diretrizes sobre este assunto foram publicadas [ veja REFERÊNCIAS ].
A farmácia e o pessoal clínico que estão grávidas devem evitar a exposição a comprimidos esmagados ou partidos [ver Uso em populações específicas ].
REFERÊNCIAS
Medicamentos Perigosos OSHA. OSHA. http://www.osha.gov/SLTC/hazardousdrugs/index.html.
Distribuído por: Bristol-Myers Squibb Company, Princeton, Nova Jersey 08543 EUA. Revisado: junho de 2017
EFEITOS COLATERAIS
As seguintes reações adversas graves ao COUMADIN 2mg são discutidas em mais detalhes em outras seções da bula:
- Hemorragia [ver AVISO DE CAIXA , AVISOS E PRECAUÇÕES e SOBREDOSAGEM ]
- Necrose tecidual [ver AVISOS E PRECAUÇÕES ]
- Calcifilaxia [ver AVISOS E PRECAUÇÕES ]
- Lesão Renal Aguda [ver AVISOS E PRECAUÇÕES ]
- Ateroembolia Sistêmica e Microembolia de Colesterol [ver AVISOS E PRECAUÇÕES ]
- Isquemia de membros, necrose e gangrena em pacientes com HIT e HITTS [ver AVISOS E PRECAUÇÕES ]
- Outros Contextos Clínicos com Riscos Aumentados [ver AVISOS E PRECAUÇÕES ]
Outras reações adversas ao COUMADIN 1mg incluem:
- Distúrbios do sistema imunológico: reações de hipersensibilidade/alérgicas (incluindo urticária e reações anafiláticas)
- Distúrbios vasculares: vasculite
- Doenças hepatobiliares: hepatite, enzimas hepáticas elevadas. A hepatite colestática foi associada à administração concomitante de COUMADIN e ticlopidina.
- Doenças gastrointestinais: náuseas, vómitos, diarreia, alteração do paladar, dor abdominal, flatulência, distensão abdominal
- Distúrbios da pele: erupção cutânea, dermatite (incluindo erupções bolhosas), prurido, alopecia
- Distúrbios respiratórios: calcificação traqueal ou traqueobrônquica
- Distúrbios gerais: calafrios
INTERAÇÕES MEDICAMENTOSAS
Os medicamentos podem interagir com COUMADIN 5mg por meio de mecanismos farmacodinâmicos ou farmacocinéticos. Os mecanismos farmacodinâmicos para interações medicamentosas com COUMADIN 2mg são sinergismo (hemostase prejudicada, síntese reduzida do fator de coagulação), antagonismo competitivo (vitamina K) e alteração da alça de controle fisiológico do metabolismo da vitamina K (resistência hereditária). Os mecanismos farmacocinéticos para interações medicamentosas com COUMADIN são principalmente indução enzimática, inibição enzimática e redução da ligação às proteínas plasmáticas. É importante notar que alguns medicamentos podem interagir por mais de um mecanismo. O monitoramento mais frequente do INR deve ser realizado ao iniciar ou interromper outros medicamentos, incluindo botânicos, ou ao alterar as dosagens de outros medicamentos, incluindo medicamentos destinados ao uso de curto prazo (por exemplo, antibióticos, antifúngicos, corticosteroides) [ver AVISO DE CAIXA ].
Consulte a bula de todos os medicamentos usados concomitantemente para obter mais informações sobre interações com COUMADIN ou reações adversas relacionadas a sangramento.
Interações CYP450
As isoenzimas CYP450 envolvidas no metabolismo da varfarina incluem CYP2C9, 2C19, 2C8, 2C18, 1A2 e 3A4. O enantiômero S da varfarina mais potente é metabolizado pelo CYP2C9, enquanto o enantiômero R é metabolizado pelo CYP1A2 e 3A4.
- Os inibidores de CYP2C9, 1A2 e/ou 3A4 têm o potencial de aumentar o efeito (aumentar o INR) da varfarina aumentando a exposição da varfarina.
- Os indutores de CYP2C9, 1A2 e/ou 3A4 têm o potencial de diminuir o efeito (diminuir o INR) da varfarina, diminuindo a exposição da varfarina.
Exemplos de inibidores e indutores de CYP2C9, 1A2 e 3A4 estão abaixo na Tabela 2; no entanto, esta lista não deve ser considerada completa. Consulte a bula de todos os medicamentos usados concomitantemente para obter mais informações sobre o potencial de interação do CYP450. O potencial de inibição e indução do CYP450 deve ser considerado ao iniciar, interromper ou alterar a dose de medicamentos concomitantes. Monitore de perto o INR se um medicamento concomitante for um inibidor ou indutor de CYP2C9, 1A2 e/ou 3A4.
Medicamentos que aumentam o risco de sangramento
Exemplos de medicamentos conhecidos por aumentar o risco de sangramento são apresentados na Tabela 3. Como o risco de sangramento aumenta quando esses medicamentos são usados concomitantemente com varfarina, monitore de perto os pacientes que recebem qualquer medicamento com varfarina.
Antibióticos e antifúngicos
Houve relatos de alterações no INR em pacientes em uso de varfarina e antibióticos ou antifúngicos, mas estudos farmacocinéticos clínicos não mostraram efeitos consistentes desses agentes nas concentrações plasmáticas de varfarina.
Monitore de perto o INR ao iniciar ou interromper qualquer antibiótico ou antifúngico em pacientes em uso de varfarina.
Produtos e alimentos botânicos (ervas)
O monitoramento mais frequente do INR deve ser realizado ao iniciar ou interromper os botânicos.
Existem poucos estudos adequados e bem controlados avaliando o potencial de interações metabólicas e/ou farmacológicas entre botânicos e COUMADIN 2mg. Devido à falta de padronização de fabricação com preparações medicinais botânicas, a quantidade de ingredientes ativos pode variar. Isso poderia confundir ainda mais a capacidade de avaliar potenciais interações e efeitos na anticoagulação.
Alguns vegetais podem causar eventos hemorrágicos quando tomados isoladamente (por exemplo, alho e Ginkgo biloba) e podem ter propriedades anticoagulantes, antiplaquetárias e/ou fibrinolíticas. Espera-se que esses efeitos sejam aditivos aos efeitos anticoagulantes de COUMADIN. Por outro lado, alguns botânicos podem diminuir os efeitos de COUMADIN (por exemplo, co-enzima Q10, erva de São João, ginseng). Alguns vegetais e alimentos podem interagir com COUMADIN 2mg por meio de interações CYP450 (por exemplo, equinácea, suco de toranja, ginkgo, goldenseal, erva de São João).
A quantidade de vitamina K nos alimentos pode afetar a terapia com COUMADIN. Aconselhe os pacientes em uso de COUMADIN 1mg a seguir uma dieta normal e equilibrada, mantendo uma quantidade consistente de vitamina K. Os pacientes em uso de COUMADIN 5mg devem evitar mudanças drásticas nos hábitos alimentares, como comer grandes quantidades de vegetais de folhas verdes.
AVISOS
Incluído como parte do "PRECAUÇÕES" Seção
PRECAUÇÕES
Hemorragia
COUMADIN pode causar hemorragia grave ou fatal. O sangramento é mais provável de ocorrer no primeiro mês. Os fatores de risco para sangramento incluem alta intensidade de anticoagulação (INR > 4,0), idade maior ou igual a 65 anos, história de INRs altamente variáveis, história de sangramento gastrointestinal, hipertensão, doença cerebrovascular, anemia, malignidade, trauma, insuficiência renal, certos fatores genéticos. fatores [ver FARMACOLOGIA CLÍNICA ], certos medicamentos concomitantes [ver INTERAÇÕES MEDICAMENTOSAS ], e longa duração da terapia com varfarina.
Realizar monitoramento regular do INR em todos os pacientes tratados. Aqueles com alto risco de sangramento podem se beneficiar de monitoramento mais frequente do INR, ajuste cuidadoso da dose para o INR desejado e uma duração mais curta da terapia apropriada para a condição clínica. No entanto, a manutenção do INR na faixa terapêutica não elimina o risco de sangramento.
Medicamentos, mudanças na dieta e outros fatores afetam os níveis de INR alcançados com a terapia com COUMADIN 1mg. Realize o monitoramento mais frequente do INR ao iniciar ou interromper outros medicamentos, incluindo botânicos, ou ao alterar as dosagens de outros medicamentos [ver INTERAÇÕES MEDICAMENTOSAS ].
Instruir os pacientes sobre medidas de prevenção para minimizar o risco de sangramento e relatar sinais e sintomas de sangramento [ver INFORMAÇÃO DO PACIENTE ].
Necrose tecidual
A necrose e/ou gangrena da pele e outros tecidos é um risco incomum, mas grave (
É necessária uma avaliação clínica cuidadosa para determinar se a necrose é causada por uma doença subjacente. Embora vários tratamentos tenham sido tentados, nenhum tratamento para necrose foi considerado uniformemente eficaz. Interrompa a terapia com COUMADIN 5mg se ocorrer necrose. Considere medicamentos alternativos se a terapia de anticoagulação contínua for necessária.
Calcifilaxia
Calcifilaxia grave e fatal ou arteriolopatia urêmica por cálcio foram relatadas em pacientes com e sem doença renal terminal. Quando a calcifilaxia for diagnosticada nesses pacientes, descontinuar COUMADIN 5mg e tratar a calcifilaxia conforme apropriado. Considerar terapia de anticoagulação alternativa.
Lesão Renal Aguda
Em pacientes com integridade glomerular alterada ou com história de doença renal, pode ocorrer lesão renal aguda com COUMADIN 2mg, possivelmente em relação a episódios de anticoagulação excessiva e hematúria [ver Uso em populações específicas ]. Aconselha-se uma monitorização mais frequente da anticoagulação em doentes com função renal comprometida.
Ateroembolia sistêmica e microembolia de colesterol
A terapia de anticoagulação com COUMADIN pode aumentar a liberação de êmbolos de placas ateromatosas. Ateroêmbolos sistêmicos e microêmbolos de colesterol podem apresentar uma variedade de sinais e sintomas, dependendo do local da embolização. Os órgãos viscerais mais comumente envolvidos são os rins, seguidos pelo pâncreas, baço e fígado. Alguns casos evoluíram para necrose ou morte. Uma síndrome distinta resultante de microembolia nos pés é conhecida como “síndrome dos dedos roxos”. Interrompa a terapia com COUMADIN se tais fenômenos forem observados. Considere medicamentos alternativos se a terapia de anticoagulação contínua for necessária.
Isquemia de membros, necrose e gangrena em pacientes com HIT e HITTS
Não use COUMADIN como terapia inicial em pacientes com trombocitopenia induzida por heparina (HIT) e com trombocitopenia induzida por heparina com síndrome de trombose (HITTS). Casos de isquemia de membros, necrose e gangrena ocorreram em pacientes com HIT e HITTS quando o tratamento com heparina foi descontinuado e a terapia com varfarina foi iniciada ou continuada. Em alguns pacientes, as sequelas incluíram amputação da área envolvida e/ou morte. O tratamento com COUMADIN pode ser considerado após a normalização da contagem de plaquetas.
Uso em mulheres grávidas com válvulas cardíacas mecânicas
COUMADIN pode causar danos ao feto quando administrado a mulheres grávidas. Embora COUMADIN seja contraindicado durante a gravidez, os benefícios potenciais do uso de COUMADIN 1mg podem superar os riscos para mulheres grávidas com válvulas cardíacas mecânicas com alto risco de tromboembolismo. Nessas situações individuais, a decisão de iniciar ou continuar COUMADIN 2mg deve ser revisada com o paciente, levando em consideração os riscos e benefícios específicos relacionados à situação médica de cada paciente, bem como as diretrizes médicas mais atuais. A exposição a COUMADIN durante a gravidez causa um padrão reconhecido de malformações congênitas maiores (embriopatia por varfarina e fetotoxicidade), hemorragia fetal fatal e aumento do risco de aborto espontâneo e mortalidade fetal. Se este medicamento for usado durante a gravidez, ou se a paciente engravidar enquanto estiver tomando este medicamento, a paciente deve ser informada do risco potencial para o feto [ver Uso em populações específicas ].
Outras configurações clínicas com riscos aumentados
Nas seguintes situações clínicas, os riscos da terapia com COUMADIN podem ser aumentados:
- Insuficiência hepática moderada a grave
- Doenças infecciosas ou distúrbios da flora intestinal (por exemplo, espru, antibioticoterapia)
- Uso de cateter permanente
- Hipertensão grave a moderada
- Deficiência na resposta anticoagulante mediada pela proteína C: COUMADIN reduz a síntese dos anticoagulantes naturais, proteína C e proteína S. Deficiências hereditárias ou adquiridas da proteína C ou de seu cofator, a proteína S, têm sido associadas à necrose tecidual após a administração de varfarina. A terapia concomitante de anticoagulação com heparina por 5 a 7 dias durante o início da terapia com COUMADIN 2mg pode minimizar a incidência de necrose tecidual nesses pacientes.
- Cirurgia ocular: Na cirurgia de catarata, o uso de COUMADIN foi associado a um aumento significativo de complicações menores de agulha afiada e bloqueio de anestesia local, mas não associado a complicações hemorrágicas operatórias potencialmente ameaçadoras à visão. Como a interrupção ou redução de COUMADIN 5mg pode levar a complicações tromboembólicas graves, a decisão de descontinuar COUMADIN antes de uma cirurgia ocular relativamente menos invasiva e complexa, como cirurgia de lente, deve ser baseada nos riscos da terapia anticoagulante contra os benefícios.
- Policitemia vera
- Vasculite
- Diabetes mellitus
Fatores endógenos que afetam o INR
Os seguintes fatores podem ser responsáveis pelo aumento da resposta INR: diarreia, distúrbios hepáticos, estado nutricional deficiente, esteatorreia ou deficiência de vitamina K.
Os seguintes fatores podem ser responsáveis pela diminuição da resposta INR: aumento da ingestão de vitamina K ou resistência hereditária à varfarina.
Informações de Aconselhamento do Paciente
Aconselhe o paciente a ler o rótulo do paciente aprovado pela FDA ( Guia de Medicação ).
Instruções para pacientes
Aconselhar os pacientes a:
- Aderir estritamente ao esquema de dosagem prescrito [ver DOSAGEM E ADMINISTRAÇÃO ].
- Se a dose prescrita de COUMADIN 1mg for esquecida, tome a dose o mais rápido possível no mesmo dia, mas não tome uma dose dupla de COUMADIN 5mg no dia seguinte para compensar as doses perdidas [ver DOSAGEM E ADMINISTRAÇÃO ].
- Obtenha testes de tempo de protrombina e faça visitas regulares ao seu médico ou clínica para monitorar a terapia [ver DOSAGEM E ADMINISTRAÇÃO ] .
- Esteja ciente de que se a terapia com COUMADIN for descontinuada, os efeitos anticoagulantes de COUMADIN 5mg podem persistir por cerca de 2 a 5 dias [ver FARMACOLOGIA CLÍNICA ].
- Evite qualquer atividade ou esporte que possa resultar em lesão traumática [ver Uso em populações específicas ]. E para dizer ao seu médico se eles caírem com frequência, pois isso pode aumentar o risco de complicações.
- Faça uma dieta normal e balanceada para manter uma ingestão consistente de vitamina K. Evite mudanças drásticas nos hábitos alimentares, como comer grandes quantidades de vegetais folhosos e verdes [ver INTERAÇÕES MEDICAMENTOSAS ].
- Entre em contato com o médico para relatar qualquer doença grave, como diarreia grave, infecção ou febre [ver AVISOS E PRECAUÇÕES e REAÇÕES ADVERSAS ].
- Levar identificação informando que está tomando COUMADIN.
Riscos de sangramento
Aconselhar os pacientes a
- Notifique seu médico imediatamente se ocorrer algum sangramento ou sintomas incomuns. Os sinais e sintomas de sangramento incluem: dor, inchaço ou desconforto, sangramento prolongado por cortes, aumento do fluxo menstrual ou sangramento vaginal, sangramento nasal, sangramento das gengivas por escovação, sangramento incomum ou hematomas, urina vermelha ou marrom escura, fezes vermelhas ou pretas, dor de cabeça, tontura ou fraqueza [ver AVISO DE CAIXA e AVISOS E PRECAUÇÕES ].
Medicamentos e botânicos concomitantes (ervas)
Aconselhar os pacientes a:
- Não tome ou descontinue qualquer outro medicamento, incluindo salicilatos (por exemplo, aspirina e analgésicos tópicos), outros medicamentos de venda livre e produtos botânicos (ervas), exceto sob orientação de seu médico [consulte INTERAÇÕES MEDICAMENTOSAS ].
Gravidez e Enfermagem
Aconselhar os pacientes a:
- Entre em contato com o médico deles
- imediatamente se acharem que estão grávidas [ver Uso em populações específicas ],
- para discutir o planejamento da gravidez [ver Uso em populações específicas ],
- se eles estão pensando em amamentar [ver Uso em populações específicas ].
Toxicologia não clínica
Carcinogênese, Mutagênese, Prejuízo da Fertilidade
Não foram realizados estudos de carcinogenicidade, mutagenicidade ou fertilidade com varfarina.
Uso em populações específicas
Gravidez
Resumo do risco
COUMADIN 1mg é contra-indicado em mulheres grávidas, exceto em mulheres grávidas com válvulas cardíacas mecânicas, que apresentam alto risco de tromboembolismo e para quem os benefícios de COUMADIN 5mg podem superar os riscos. AVISOS E PRECAUÇÕES ]. COUMADIN 1mg pode causar dano fetal. A exposição à varfarina durante o primeiro trimestre de gravidez causou um padrão de malformações congênitas em cerca de 5% da prole exposta. Como esses dados não foram coletados em estudos adequados e bem controlados, essa incidência de defeitos congênitos maiores não é uma base adequada para comparação com as incidências estimadas no grupo controle ou na população geral dos EUA e pode não refletir as incidências observadas na prática. Considere os benefícios e riscos de COUMADIN e possíveis riscos para o feto ao prescrever COUMADIN a uma mulher grávida.
Desfechos adversos na gravidez ocorrem independentemente da saúde da mãe ou do uso de medicamentos. O risco de fundo estimado de defeitos congênitos graves e aborto espontâneo para a população indicada é desconhecido. Na população geral dos EUA, o risco de fundo estimado de defeitos congênitos graves e aborto espontâneo em gestações clinicamente reconhecidas é de 2% a 4% e 15% a 20%, respectivamente.
Considerações Clínicas
Reações Adversas Fetais/Neonatais
Em humanos, a varfarina atravessa a placenta e as concentrações no plasma fetal se aproximam dos valores maternos. A exposição à varfarina durante o primeiro trimestre de gravidez causou um padrão de malformações congênitas em cerca de 5% da prole exposta. A embriopatia da varfarina é caracterizada por hipoplasia nasal com ou sem epífises pontilhadas (condrodisplasia punctata) e retardo de crescimento (incluindo baixo peso ao nascer). Anormalidades do sistema nervoso central e dos olhos também foram relatadas, incluindo displasia da linha média dorsal caracterizada por agenesia do corpo caloso, malformação de Dandy-Walker, atrofia cerebelar da linha média e displasia da linha média ventral caracterizada por atrofia óptica. Retardo mental, cegueira, esquizencefalia, microcefalia, hidrocefalia e outros resultados adversos da gravidez foram relatados após a exposição à varfarina durante o segundo e terceiro trimestres de gravidez [ver CONTRA-INDICAÇÕES ].
Lactação
Resumo do risco
varfarina não estava presente no leite humano de mães tratadas com varfarina de um estudo publicado limitado. Devido ao potencial para reações adversas graves, incluindo sangramento em um lactente amamentado, considere os benefícios de desenvolvimento e saúde da amamentação juntamente com a necessidade clínica da mãe de COUMADIN e quaisquer potenciais efeitos adversos no lactente de COUMADIN 2mg ou da condição materna subjacente antes de prescrever COUMADIN 5mg a uma mulher lactante.
Considerações Clínicas
Monitore os bebês que estão amamentando quanto a hematomas ou sangramentos.
Dados
Dados humanos
Com base em dados publicados em 15 nutrizes, a varfarina não foi detectada no leite humano. Entre os 15 recém-nascidos a termo, 6 lactentes apresentaram tempos de protrombina documentados dentro da faixa esperada. Os tempos de protrombina não foram obtidos para os outros 9 lactentes. Os efeitos em bebês prematuros não foram avaliados.
Fêmeas e Machos com Potencial Reprodutivo
Teste de gravidez
COUMADIN pode causar danos ao feto [ver Uso em populações específicas ].
Verifique o estado de gravidez das fêmeas com potencial reprodutivo antes de iniciar a terapia com COUMADIN.
Contracepção
Mulheres
Aconselhe as mulheres com potencial reprodutivo a usarem métodos contraceptivos eficazes durante o tratamento e por pelo menos 1 mês após a dose final de COUMADIN.
Uso Pediátrico
Estudos adequados e bem controlados com COUMADIN não foram conduzidos em nenhuma população pediátrica e a dosagem ideal, segurança e eficácia em pacientes pediátricos são desconhecidas. O uso pediátrico de COUMADIN é baseado em dados e recomendações de adultos e dados pediátricos limitados disponíveis de estudos observacionais e registros de pacientes. Pacientes pediátricos que receberam COUMADIN 1mg devem evitar qualquer atividade ou esporte que possa resultar em lesão traumática.
desenvolvimento do sistema hemostático em bebês e crianças resulta em uma mudança na fisiologia da trombose e na resposta aos anticoagulantes. A dosagem de varfarina na população pediátrica varia de acordo com a idade do paciente, sendo os lactentes geralmente os mais altos e os adolescentes com os requisitos de dose mais baixos em miligramas por quilograma para manter os INRs alvo. Devido à alteração dos requisitos de varfarina devido à idade, medicamentos concomitantes, dieta e condição médica existente, os intervalos alvo de INR podem ser difíceis de alcançar e manter em pacientes pediátricos, e determinações de INR mais frequentes são recomendadas.
As taxas de sangramento variaram de acordo com a população de pacientes e centro de atendimento clínico em estudos observacionais pediátricos e registros de pacientes.
Bebês e crianças que recebem nutrição suplementada com vitamina K, incluindo fórmulas infantis, podem ser resistentes à terapia com varfarina, enquanto bebês alimentados com leite humano podem ser sensíveis à terapia com varfarina.
Uso Geriátrico
Do número total de pacientes que receberam varfarina sódica em ensaios clínicos controlados para os quais os dados estavam disponíveis para análise, 1.885 pacientes (24,4%) tinham 65 anos ou mais, enquanto 185 pacientes (2,4%) tinham 75 anos ou mais. Não foram observadas diferenças gerais na eficácia ou segurança entre esses pacientes e pacientes mais jovens, mas a maior sensibilidade de alguns indivíduos mais velhos não pode ser descartada.
Pacientes com 60 anos ou mais parecem apresentar resposta INR maior do que o esperado aos efeitos anticoagulantes da varfarina [ver FARMACOLOGIA CLÍNICA ]. COUMADIN é contraindicado em qualquer paciente não supervisionado com senilidade. Tenha cuidado com a administração de COUMADIN a pacientes idosos em qualquer situação ou com qualquer condição física em que haja risco adicional de hemorragia. Considerar doses iniciais e de manutenção mais baixas de COUMADIN em pacientes idosos [ver DOSAGEM E ADMINISTRAÇÃO ].
Insuficiência renal
depuração renal é considerada um determinante menor da resposta anticoagulante à varfarina. Não é necessário ajuste de dose para pacientes com insuficiência renal. Instruir os pacientes com insuficiência renal em uso de varfarina a monitorar seu INR com mais frequência [ver AVISOS E PRECAUÇÕES ].
Insuficiência hepática
O comprometimento hepático pode potencializar a resposta à varfarina através da síntese prejudicada de fatores de coagulação e diminuição do metabolismo da varfarina. Tenha cuidado ao usar COUMADIN nesses pacientes.
SOBREDOSAGEM
Sinais e sintomas
Sangramento (por exemplo, aparecimento de sangue nas fezes ou na urina, hematúria, sangramento menstrual excessivo, melena, petéquias, hematomas excessivos ou exsudação persistente de lesões superficiais, queda inexplicável da hemoglobina) é uma manifestação de anticoagulação excessiva.
Tratamento
tratamento da anticoagulação excessiva é baseado no nível do INR, na presença ou ausência de sangramento e nas circunstâncias clínicas. A reversão da anticoagulação com COUMADIN 2mg pode ser obtida pela descontinuação da terapia com COUMADIN 1mg e, se necessário, pela administração de vitamina K1 oral ou parenteral.
O uso de vitamina K1 reduz a resposta à terapia subsequente com COUMADIN e os pacientes podem retornar ao estado trombótico pré-tratamento após a rápida reversão de um INR prolongado. A retomada da administração de COUMADIN 2mg reverte o efeito da vitamina K, e um INR terapêutico pode ser obtido novamente por ajuste cuidadoso da dose. Se a reanticoagulação rápida for indicada, a heparina pode ser preferível para a terapia inicial.
tratamento com concentrado de complexo de protrombina (PCC), plasma fresco congelado ou Fator VII ativado pode ser considerado se a necessidade de reverter os efeitos de COUMADIN 2mg for urgente. O risco de hepatite e outras doenças virais está associado ao uso de hemoderivados; O PCC e o Fator VII ativado também estão associados a um risco aumentado de trombose. Portanto, essas preparações devem ser usadas apenas em episódios hemorrágicos excepcionais ou com risco de vida secundários à superdosagem de COUMADIN 2mg.
CONTRA-INDICAÇÕES
COUMADIN 1mg é contraindicado em:
- Gravidez
COUMADIN 2mg é contraindicado em mulheres grávidas, exceto em mulheres grávidas com válvulas cardíacas mecânicas, que apresentam alto risco de tromboembolismo. AVISOS E PRECAUÇÕES e Uso em populações específicas ]. COUMADIN 2mg pode causar dano fetal quando administrado a mulheres grávidas. A exposição a COUMADIN durante a gravidez causa um padrão reconhecido de malformações congênitas maiores (embriopatia por varfarina e fetotoxicidade), hemorragia fetal fatal e aumento do risco de aborto espontâneo e mortalidade fetal. Se COUMADIN for usado durante a gravidez ou se a paciente engravidar enquanto estiver tomando este medicamento, a paciente deve ser informada sobre o risco potencial para o feto [ver Uso em populações específicas ].
COUMADIN é contraindicado em pacientes com:
- Tendências hemorrágicas ou discrasias sanguíneas
- Cirurgia recente ou contemplada do sistema nervoso central ou do olho, ou cirurgia traumática resultando em grandes superfícies abertas [ver AVISOS E PRECAUÇÕES ]
- Tendências de sangramento associadas a:
- Ulceração ativa ou sangramento evidente do trato gastrointestinal, geniturinário ou respiratório
- Hemorragia do sistema nervoso central
- Aneurismas cerebrais, dissecção da aorta
- Pericardite e derrames pericárdicos
- Endocardite bacteriana
- Ameaça de aborto, eclâmpsia e pré-eclâmpsia
- Pacientes não supervisionados com condições associadas a um alto nível potencial de não conformidade
- Punção espinhal e outros procedimentos diagnósticos ou terapêuticos com potencial para sangramento incontrolável
- Hipersensibilidade à varfarina ou a qualquer outro componente deste produto (p. REAÇÕES ADVERSAS ]
- Anestesia de bloqueio regional ou lombar maior
- Hipertensão maligna
FARMACOLOGIA CLÍNICA
Mecanismo de ação
varfarina atua inibindo a síntese de fatores de coagulação dependentes da vitamina K, que incluem os Fatores II, VII, IX e X, e as proteínas anticoagulantes C e S. A vitamina K é um cofator essencial para a síntese pós-ribossômica da vitamina K- fatores de coagulação dependentes. A vitamina K promove a biossíntese de resíduos de ácido γ-carboxiglutâmico nas proteínas que são essenciais para a atividade biológica. Acredita-se que a varfarina interfira na síntese do fator de coagulação pela inibição da subunidade C1 do complexo enzimático da vitamina K epóxido redutase (VKORC1), reduzindo assim a regeneração do epóxido da vitamina K1 [ver Farmacogenômica ].
Farmacodinâmica
Um efeito anticoagulante geralmente ocorre dentro de 24 horas após a administração de varfarina. No entanto, o pico do efeito anticoagulante pode ser retardado em 72 a 96 horas. A duração da ação de uma dose única de varfarina racêmica é de 2 a 5 dias. Os efeitos de COUMADIN 1mg podem se tornar mais pronunciados à medida que os efeitos das doses diárias de manutenção se sobrepõem. Isso é consistente com as meias-vidas dos fatores de coagulação dependentes da vitamina K afetados e proteínas de anticoagulação: Fator II - 60 horas, VII - 4 a 6 horas, IX - 24 horas, X - 48 a 72 horas, e as proteínas C e S são aproximadamente 8 horas e 30 horas, respectivamente.
Farmacocinética
COUMADIN é uma mistura racêmica dos enantiômeros R e S da varfarina. O enantiômero S exibe 2 a 5 vezes mais atividade anticoagulante do que o enantiômero R em humanos, mas geralmente tem uma depuração mais rápida.
Absorção
A varfarina é essencialmente completamente absorvida após administração oral, com pico de concentração geralmente atingido nas primeiras 4 horas.
Distribuição
varfarina distribui-se num volume de distribuição aparente relativamente pequeno de cerca de 0,14 L/kg. Uma fase de distribuição com duração de 6 a 12 horas é distinguível após administração intravenosa rápida ou oral de uma solução aquosa. Aproximadamente 99% do fármaco está ligado às proteínas plasmáticas.
Metabolismo
eliminação da varfarina é quase inteiramente por metabolismo. A varfarina é metabolizada estereosseletivamente pelas enzimas microssomais hepáticas do citocromo P-450 (CYP450) em metabólitos hidroxilados inativos (via predominante) e por redutases em metabólitos reduzidos (álcoois de varfarina) com atividade anticoagulante mínima. Os metabólitos identificados da varfarina incluem desidrovarfarina, dois álcoois diastereoisômeros e 4'-, 6-, 7-, 8- e 10-hidroxivarfarina. As isoenzimas CYP450 envolvidas no metabolismo da varfarina incluem CYP2C9, 2C19, 2C8, 2C18, 1A2 e 3A4. CYP2C9, uma enzima polimórfica, é provavelmente a principal forma de CYP450 do fígado humano que modula a atividade anticoagulante in vivo da varfarina. Pacientes com um ou mais alelos CYP2C9 variantes apresentam depuração de S-varfarina diminuída [ver Farmacogenômica ].
Excreção
meia-vida terminal da varfarina após uma dose única é de aproximadamente 1 semana; entretanto, a meia-vida efetiva varia de 20 a 60 horas, com média de cerca de 40 horas. A depuração da R-varfarina é geralmente metade da da S-varfarina, portanto, como os volumes de distribuição são semelhantes, a meia-vida da Rvarfarina é maior do que a da S-varfarina. A meia-vida da R-varfarina varia de 37 a 89 horas, enquanto a da S-varfarina varia de 21 a 43 horas. Estudos com drogas radiomarcadas demonstraram que até 92% da dose administrada por via oral é recuperada na urina. Muito pouca varfarina é excretada inalterada na urina. A excreção urinária ocorre na forma de metabólitos.
Pacientes Geriátricos
Pacientes com 60 anos ou mais parecem apresentar resposta INR maior do que o esperado aos efeitos anticoagulantes da varfarina. A causa do aumento da sensibilidade aos efeitos anticoagulantes da varfarina nesta faixa etária é desconhecida, mas pode ser devido a uma combinação de fatores farmacocinéticos e farmacodinâmicos. Informações limitadas sugerem que não há diferença na depuração da S-varfarina; no entanto, pode haver uma ligeira diminuição na depuração da R-varfarina nos idosos em comparação com os jovens. Portanto, à medida que a idade do paciente aumenta, geralmente é necessária uma dose menor de varfarina para produzir um nível terapêutico de anticoagulação [ver DOSAGEM E ADMINISTRAÇÃO ].
Pacientes Asiáticos
Pacientes asiáticos podem necessitar de doses mais baixas de iniciação e manutenção de varfarina. Um estudo não controlado de 151 pacientes ambulatoriais chineses estabilizados com varfarina para várias indicações relatou uma necessidade média diária de varfarina de 3,3 ± 1,4 mg para atingir um INR de 2 a 2,5. A idade do paciente foi o determinante mais importante da necessidade de varfarina nesses pacientes, com uma necessidade de varfarina progressivamente menor com o aumento da idade.
Farmacogenômica
Polimorfismos CYP2C9 e VKORC1
O enantiômero S da varfarina é metabolizado principalmente em 7-hidroxivarfarina pela CYP2C9, uma enzima polimórfica. Os alelos variantes, CYP2C9*2 e CYP2C9*3, resultam na diminuição da 7-hidroxilação enzimática CYP2C9 da S-varfarina in vitro. As frequências desses alelos em caucasianos são de aproximadamente 11% e 7% para CYP2C9*2 e CYP2C9*3, respectivamente.
Outros alelos CYP2C9 associados à atividade enzimática reduzida ocorrem em frequências mais baixas, incluindo os alelos *5, *6 e *11 em populações de ascendência africana e os alelos *5, *9 e *11 em caucasianos.
A varfarina reduz a regeneração da vitamina K a partir do epóxido de vitamina K no ciclo da vitamina K através da inibição de VKOR, um complexo enzimático multiproteico. Certos polimorfismos de nucleotídeo único no gene VKORC1 (por exemplo, 0,1639G>A) foram associados a necessidades variáveis de dose de varfarina.
As variantes dos genes VKORC1 e CYP2C9 geralmente explicam a maior proporção de variabilidade conhecida nas necessidades de dose de varfarina.
As informações dos genótipos CYP2C9 e VKORC1, quando disponíveis, podem auxiliar na seleção da dose inicial de varfarina [ver DOSAGEM E ADMINISTRAÇÃO ].
Estudos clínicos
Fibrilação atrial
Em cinco ensaios clínicos prospectivos, randomizados e controlados envolvendo 3.711 pacientes com FA não reumática, a varfarina reduziu significativamente o risco de tromboembolismo sistêmico, incluindo acidente vascular cerebral (ver Tabela 4). A redução do risco variou de 60% a 86% em todos, exceto um estudo (CAFA: 45%), que foi interrompido precocemente devido a resultados positivos publicados de dois desses estudos. A incidência de sangramento maior nesses estudos variou de 0,6% a 2,7% (ver Tabela 4).
Ensaios em pacientes com FA e estenose mitral sugerem um benefício da anticoagulação com COUMADIN [ver DOSAGEM E ADMINISTRAÇÃO ].
Válvulas cardíacas mecânicas e bioprotéticas
Em um estudo prospectivo, randomizado, aberto e controlado positivo em 254 pacientes com próteses valvares cardíacas mecânicas, o intervalo livre de tromboembólicos foi significativamente maior em pacientes tratados apenas com varfarina em comparação com pacientes tratados com dipiridamol/aspirina (p
Em um estudo clínico prospectivo, aberto, comparando terapias de varfarina de intensidade moderada (INR 2,65) versus alta (INR 9,0) em 258 pacientes com próteses valvares cardíacas mecânicas, o tromboembolismo ocorreu com frequência semelhante nos dois grupos (4,0 e 3,7 eventos por 100 paciente anos, respectivamente). Sangramento maior foi mais comum no grupo de alta intensidade. Os resultados deste estudo são apresentados na Tabela 6.
Em um estudo randomizado em 210 pacientes comparando duas intensidades de terapia com varfarina (INR 2,0-2,25 vs. INR 2,5-4,0) por um período de três meses após a substituição da válvula cardíaca tecidual, tromboembolismo ocorreu com frequência semelhante nos dois grupos (eventos embólicos maiores 2,0% vs. 1,9%, respectivamente, e eventos embólicos menores 10,8% vs. 10,2%, respectivamente). As hemorragias maiores ocorreram em 4,6% dos pacientes no grupo INR de maior intensidade em comparação com zero no grupo INR de menor intensidade.
Infarto do miocárdio
WARIS (The Warfarin Re-Infarction Study) foi um estudo duplo-cego, randomizado de 1.214 pacientes 2 a 4 semanas pós-infarto tratados com varfarina para um INR alvo de 2,8 a 4,8. O desfecho primário foi um composto de mortalidade total e infarto recorrente. Um desfecho secundário de eventos cerebrovasculares foi avaliado. O seguimento médio dos pacientes foi de 37 meses. Os resultados para cada endpoint separadamente, incluindo uma análise de morte vascular, são fornecidos na Tabela 7.
WARIS II (The Warfarin, Aspirin, Re-Infarction Study) foi um estudo aberto e randomizado de 3.630 pacientes hospitalizados por infarto agudo do miocárdio tratados com varfarina para um INR alvo de 2,8 a 4,2, aspirina 160 mg por dia ou varfarina para um alvo de INR 2,0 a 2,5 mais aspirina 75 mg por dia antes da alta hospitalar. O desfecho primário foi um composto de morte, reinfarto não fatal ou acidente vascular cerebral tromboembólico. A duração média da observação foi de aproximadamente 4 anos. Os resultados para WARIS II são fornecidos na Tabela 8.
Houve aproximadamente quatro vezes mais episódios de sangramento nos dois grupos que receberam varfarina do que no grupo que recebeu aspirina isoladamente. Episódios de sangramento maiores não foram mais frequentes entre os pacientes que receberam aspirina mais varfarina do que entre aqueles que receberam apenas varfarina, mas a incidência de episódios de sangramento menor foi maior no grupo de terapia combinada.
INFORMAÇÃO DO PACIENTE
COUMADIN® (COU-ma-din) (varfarina sódica)
Qual é a informação mais importante que devo saber sobre COUMADIN 5mg?
COUMADIN pode causar sangramento que pode ser grave e às vezes levar à morte. Isto porque COUMADIN é um medicamento para afinar o sangue que reduz a probabilidade de formação de coágulos sanguíneos no seu corpo.
- Você pode ter um risco maior de sangramento se tomar COUMADIN e:
- tem 65 anos ou mais
- tem histórico de sangramento estomacal ou intestinal
- tem pressão alta (hipertensão)
- tem um histórico de acidente vascular cerebral ou “mini-derrame” (ataque isquêmico transitório ou AIT)
- tem doença cardíaca grave
- tem uma contagem sanguínea baixa ou câncer
- teve trauma, como um acidente ou cirurgia
- tem problemas renais
- tome outros medicamentos que aumentam o risco de sangramento, incluindo:
- um medicamento que contém heparina
- outros medicamentos para prevenir ou tratar coágulos sanguíneos
- anti-inflamatórios não esteróides (AINEs)
- tomar varfarina sódica por um longo tempo. A varfarina sódica é o ingrediente ativo de COUMADIN.
Informe o seu médico se estiver a tomar algum destes medicamentos. Pergunte ao seu médico se não tiver certeza se o seu medicamento é um dos listados acima.
Muitos outros medicamentos podem interagir com COUMADIN 1mg e afetar a dose que você precisa ou aumentar os efeitos colaterais de COUMADIN 1mg. Não altere ou interrompa nenhum de seus medicamentos ou inicie novos medicamentos antes de falar com seu médico.
Não tome outros medicamentos que contenham varfarina sódica enquanto estiver tomando COUMADIN.
- Faça seu exame de sangue regular para verificar sua resposta ao COUMADIN. Este exame de sangue é chamado de teste INR. O teste INR verifica a rapidez com que seus coágulos sanguíneos. Seu médico decidirá quais números de INR são melhores para você. Sua dose de COUMADIN 2mg será ajustada para manter seu INR dentro de um intervalo-alvo para você.
- Ligue para o seu médico imediatamente se tiver algum dos seguintes sinais ou sintomas de problemas de sangramento:
- dor, inchaço ou desconforto
- dores de cabeça, tonturas ou fraqueza
- hematomas incomuns (hematomas que se desenvolvem sem causa conhecida ou crescem em tamanho)
- hemorragias nasais
- sangramento nas gengivas
- sangramento de cortes leva muito tempo para parar
- sangramento menstrual ou sangramento vaginal mais pesado que o normal
- urina rosa ou marrom
- fezes vermelhas ou pretas
- tossindo sangue
- vômito de sangue ou material que se parece com borra de café
- Alguns alimentos e bebidas podem interagir com COUMADIN e afetar seu tratamento e dose.
- Coma uma dieta normal e equilibrada. Converse com seu médico antes de fazer qualquer alteração na dieta. Não coma grandes quantidades de vegetais folhosos e verdes. Vegetais folhosos e verdes contêm vitamina K. Certos óleos vegetais também contêm grandes quantidades de vitamina K. O excesso de vitamina K pode diminuir o efeito de COUMADIN.
- Sempre informe a todos os seus profissionais de saúde que você toma COUMADIN.
- Use ou carregue informações de que você toma COUMADIN.
Consulte “Quais são os possíveis efeitos colaterais de COUMADIN 1mg?” para obter mais informações sobre os efeitos colaterais.
O que é COUMADIN?
COUMADIN é um medicamento de prescrição utilizado para tratar coágulos sanguíneos e para diminuir a probabilidade de formação de coágulos sanguíneos no seu corpo. Os coágulos sanguíneos podem causar derrame, ataque cardíaco ou outras condições graves se se formarem nas pernas ou nos pulmões.
Quem não deve tomar COUMADIN?
Não tome COUMADIN 5mg se:
- seu risco de ter problemas de sangramento é maior do que o possível benefício do tratamento. Seu médico decidirá se o COUMADIN é adequado para você.
- está grávida, a menos que tenha uma válvula cardíaca mecânica. COUMADIN pode causar defeitos congênitos, aborto espontâneo ou morte do feto.
- tem alergia à varfarina ou a qualquer outro componente de COUMADIN. Consulte o final deste folheto para obter uma lista completa dos ingredientes do COUMADIN.
Antes de tomar COUMADIN
Informe o seu médico sobre todas as suas condições médicas, incluindo se você:
- tem problemas de sangramento
- cair com frequência
- tem problemas de fígado
- tem problemas renais ou está em diálise
- tem pressão alta
- tem um problema cardíaco chamado insuficiência cardíaca congestiva
- tem diabetes
- planeja fazer qualquer cirurgia ou procedimento odontológico
- tem outras condições médicas
- estão grávidas ou planejam engravidar. Consulte “Quem não deve tomar COUMADIN 2mg?” seu médico fará um teste de gravidez antes de iniciar o tratamento com COUMADIN. Mulheres que podem engravidar devem usar métodos contraceptivos eficazes durante o tratamento e por pelo menos 1 mês após a última dose de COUMADIN.
- estão amamentando. Você e seu médico devem decidir se tomará COUMADIN e amamentará. Verifique se há hematomas ou sangramento no seu bebê se você tomar COUMADIN e amamentar.
Informe todos os seus profissionais de saúde e dentistas que você está tomando COUMADIN. Eles devem conversar com o profissional de saúde que prescreveu COUMADIN 1mg para você antes de você ter algum cirurgia ou procedimento odontológico. Seu COUMADIN pode precisar ser interrompido por um curto período de tempo ou você pode precisar ajustar sua dose.
Informe o seu médico sobre todos os medicamentos que toma, incluindo medicamentos prescritos e de venda livre, vitaminas e suplementos de ervas. Alguns dos seus outros medicamentos podem afetar a forma como COUMADIN funciona. Certos medicamentos podem aumentar o risco de sangramento. Ver “Qual é a informação mais importante que eu deveria saber sobre COUMADIN?”
Como devo tomar COUMADIN 1mg?
- Tome COUMADIN 1mg exatamente como prescrito. O seu médico irá ajustar a sua dose de tempos a tempos, dependendo da sua resposta ao COUMADIN.
- Você deve fazer exames de sangue regulares e consultar seu médico para monitorar sua condição.
- Se você perder uma dose de COUMADIN, ligue para seu médico. Tome a dose o mais rápido possível no mesmo dia. Não faça tome uma dose dupla de COUMADIN 5mg no dia seguinte para compensar uma dose esquecida.
- Ligue para o seu médico imediatamente se você:
- tome muito COUMADIN
- está doente com diarréia, uma infecção ou tem febre
- cair ou ferir-se, especialmente se bater com a cabeça. Seu médico pode precisar verificar você.
O que devo evitar ao tomar COUMADIN 5mg?
- Não faça nenhuma atividade ou esporte que possa causar lesões graves.
Quais são os possíveis efeitos colaterais do COUMADIN?
COUMADIN pode causar efeitos colaterais graves, incluindo:
- Ver “Qual é a informação mais importante que eu deveria saber sobre COUMADIN?”
- Morte do tecido da pele (é necros da pele ou gangrena). Isso pode acontecer logo após iniciar o COUMADIN. Isso acontece porque os coágulos sanguíneos se formam e bloqueiam o fluxo sanguíneo para uma área do seu corpo. Ligue para o seu médico imediatamente se tiver dor, cor ou mudança de temperatura em qualquer área do seu corpo. Você pode precisar de cuidados médicos imediatamente para evitar a morte ou perda (amputação) da parte do corpo afetada.
- Problemas renais. A lesão renal pode ocorrer em pessoas que tomam COUMADIN. Informe o seu médico imediatamente se desenvolver sangue na sua urina. O seu médico pode fazer testes com mais frequência durante o tratamento com COUMADIN 2 mg para verificar se há sangramento se você já tiver problemas renais.
- “Síndrome dos dedos roxos”. Ligue para o seu médico imediatamente se sentir dor nos dedos dos pés e eles parecerem roxos ou escuros.
Estes não são todos os efeitos colaterais de COUMADIN. Para mais informações, pergunte ao seu médico ou farmacêutico. Ligue para o seu médico para aconselhamento médico sobre os efeitos colaterais. Você pode relatar efeitos colaterais ao FDA em 1..800-FDA-1088.
Como devo armazenar o COUMADIN 5mg?
- Armazene COUMADIN entre 15°C e 30°C (59°F a 86°F).
- Mantenha COUMADIN 2mg em um recipiente bem fechado
- Mantenha COUMADIN longe da luz e da umidade.
- Siga as instruções do seu médico ou farmacêutico sobre a maneira correta de descartar COUMADIN desatualizado ou não utilizado.
- Mulheres grávidas não devem manusear comprimidos de COUMADIN esmagados ou quebrados.
Mantenha COUMADIN 1mg e todos os medicamentos fora do alcance das crianças.
Informações gerais sobre o uso seguro e eficaz de COUMADIN.
Os medicamentos às vezes são prescritos para outros fins que não os listados em um Guia de Medicamentos. Não use COUMADIN 5mg para uma condição para a qual não foi prescrito. Não dê COUMADIN 2mg a outras pessoas, mesmo que tenham os mesmos sintomas que você. Pode prejudicá-los.
Você pode pedir ao seu médico ou farmacêutico informações sobre COUMADIN escritas para profissionais de saúde.
Quais são os ingredientes dos comprimidos de COUMADIN 1mg?
Ingrediente ativo: varfarina sódica
Ingredientes inativos : lactose, amido e estearato de magnésio, além de:
1 mg: D&C Red No. 6 Lago de Bário
2 mg: Laca de Alumínio FD&C Azul Nº 2 e Laca de Alumínio FD&C Vermelha Nº 40
2,5 mg: Laca de Alumínio D&C Amarelo Nº 10 e Laca de Alumínio FD&C Azul Nº 1
3 mg: FD&C Amarelo No. 6 Laca de Alumínio, FD&C Azul No. 2 Laca de Alumínio e FD&C Vermelho No. 40 Laca de Alumínio
4 mg: FD&C Azul No. 1 Laca de Alumínio
5 mg: FD&C Amarelo No. 6 Laca de Alumínio
mg: Laca de Alumínio FD&C Amarelo Nº 6 e Laca de Alumínio FD&C Azul Nº 1
7,5 mg: D&C Amarelo No. 10 Laca de Alumínio e FD&C Amarelo No. 6 Laca de Alumínio
Este Guia de Medicação foi aprovado pela Food and Drug Administration dos EUA.
